(World J Hepatol 2014 January 27; 6(1): 41-54) (Am Heart J 2000;140:111-20)
肝臓と心臓は密接な関係にあり, 双方とも影響を及ぼし合う臓器. “Hepato-cardiac disorders”
肝疾患が心臓へ及ぼす影響
慢性C型肝炎での心疾患:
HCV患者では慢性の心筋炎も生じ, 拡張型心筋症のリスクとなる.
HCV自体による増殖刺激により心筋肥厚し, 肥大型心筋症も生じ得る.
HCV core proteinが上記の原因として挙げられている.
HCVによるクリオグロブリン血症では心筋障害はあまりない.
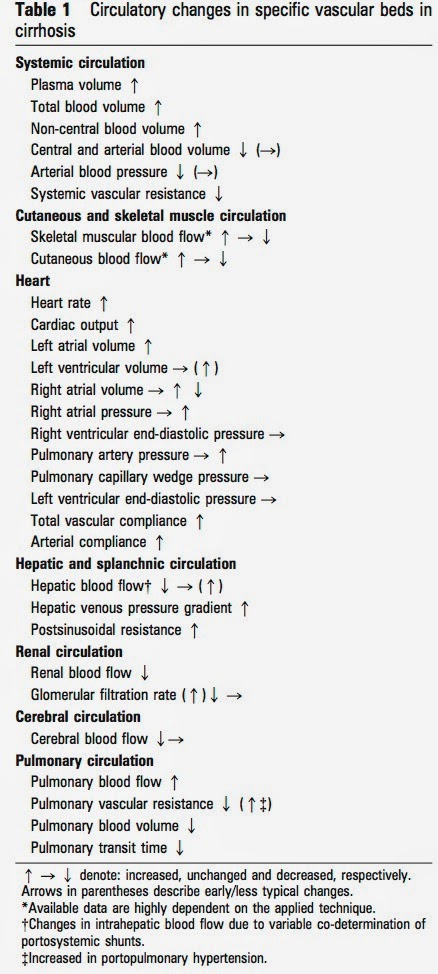
肝硬変が心臓に及ぼす影響: “Cirrhotic cardiomyopathy”
肝硬変患者では自律神経性心血管障害を生じやすい.
交感神経系の亢進と迷走神経心臓枝の機能低下.
心拍出量の上昇と末梢血管抵抗の低下が認められ, 心筋肥大(LVH)を引き起こし, 収縮, 拡張障害を認める.
ストレスに対する心収縮亢進を妨げ, 拡張能も低下.
収縮不全, 拡張不全により心拍出が需要にあわせられなくなるため, 進行した肝硬変患者では頻脈となることが多い.
この状況で腹水穿刺や脱水が生じると低血圧になりやすくなる.
また, 60%でQT延長が認められるため, QT延長を来す薬剤の使用時は要注意.
Nonalcoholic fatty liver disease: NASH
NASH, NAFLDと冠動脈疾患には関連性があり, DM患者でNASH合併例 vs 非合併例の比較では前者でより耐糖能障害, 心血管リスクが高かった.
Primary biliary cirrhosis:
PBC患者では高コレステロール血症の合併が多いが, 他の心血管リスクと合わせて初めてリスク因子となるとされている.
ウルソデオキシコール酸でコレステロール値も低下するため, PBCの場合はHLの治療はウルソが第一選択となる.
自律神経障害を来たし, 他の慢性疾患と比較して心血管リスクとなり得る報告がある.
Primary sclerosing cholangitis:
心疾患への影響は不明瞭
肝細胞癌:
これも心疾患への影響は稀. 右心への転移, 浸潤の報告はある.
Budd Chiari syndromeなど.
Portal hypertension:
門脈圧亢進では, Hepatopulmonary syndrome(肝肺症候群), Portopulmonary hypertension, Hepatic hydrothoraxの3つが心臓へ影響
肝肺症候群: 詳しくは別記載
進行した肝障害, 門脈圧亢進患者では, 肺血管の拡張を生じ, 肺内シャントが増加し, 低酸素のリスクとなる.
起立時の低酸素(platypnea)が25%で認められるが, 無症候もある.
Portopulmonary hypertension: POPH
門脈圧亢進患者に生じる肺高血圧症. 肝障害の有無は問わない.
肺高血圧の重症度は, 肝障害, 門脈圧亢進の程度と相関しない.
機序は不明で, 組織形は特発性PHと同じ.
Hepatic hydrothorax: 詳しくは別記載
心臓, 肺には問題ないが, 漏出性胸水が貯留する病態.
横隔膜脆弱部位に穴が空き, 腹水が胸腔へ漏出する機序が知られている.
右側片側性が7-8割を占める.
心疾患が肝臓へ及ぼす影響
肝障害を来す心疾患は,
拘束性心外膜炎, 重症肺高血圧症, MS, TR, 肺性心, 虚血性心疾患, 心臓手術術後(Fontan, pulmonary atresia, hypoplastic left heart syndrome).
上記全てがRV圧上昇し, 肝臓のうっ血を呈する病態.
肝臓のうっ血が及ぼす影響
肝血流が低下し, 肝細胞の低酸素, 低栄養を引き起こす
リンパ流のうっ滞も起こし, 腹水も生じ得る.
類洞内の圧が上昇すると胆管障害も引き起こす.
最終的には類洞, 肝小静脈, 門脈で血栓を生じ, 肝臓線維化を来す
--------------------------------------------------------------------------------
肝血流の基礎知識 (Clin Liver Dis 2002;6:947-67) (Mayo Clin Proc 2006;81:1232-6)
肝は心拍出量の20-25%が還流
1/3が動脈, 2/3が門脈が還流. 其々酸素, 栄養を供給する
胆管の血流は肝動脈からの血流のみ
肝小葉は; 肝動脈, 門脈, 胆管, 類洞, 中心静脈より構成
小葉は3つのZoneに分けられる
Zone 1; 肝動脈, 門脈周囲
Zone 2; 1,2の中間
Zone 3; 肝静脈周囲
Zone 3は肝静脈, IVC, 右房の血行動態に影響を受けやすい
肝動脈からはO2が含まれた血液, 門脈からは栄養が含まれた血液が供給.
Zone 1-2ではO2, 栄養豊富な血流が流れ, Zone 3ではO2分圧が低い血液が流れる.
>> より低酸素による障害を受けやすい (Clin Liver Dis 2011;15:1-20)
血流方向, 酸素, 栄養分布は肝細胞自体の構成にも影響
Zone 1の肝細胞では, ミトコンドリアを多く含み, 糖新生, 脂肪酸のβ酸化, アミノ酸, コレステロール合成に関与する.
Zone 3の肝細胞では, 解糖系, 脂質生成に関与する.
肝血流量は一定となるように肝動脈が厳密にコントロール
門脈流低下時 → 門脈三角のAdenosineが上昇し, 肝動脈拡張.
門脈流上昇時 → 門脈三角のAdenosine濃度低下, 肝動脈収縮.
--------------------------------------------------------------------------------
慢性的なうっ血に伴う肝障害を “Congestive hepatopathy”
肝硬変を合併しているものをCardiac cirrhosis.
急性心不全, うっ血, ショックに伴う肝障害はIschemic Hepatitis (虚血肝), Hypoxic hepatopathyと呼ばれる.
もしくはShock Liver等.
Congestive hepatopathy (World J Hepatol 2014 January 27; 6(1): 41-54) (Clin Liver Dis 2011;15:1-20)
うっ血肝; 右室不全等でCVP圧が上昇することで生じる肝障害
右室梗塞, 両心室不全, 肺高血圧, 収縮性心膜炎, 弁膜症などが多い原因
重度の心不全患者で肝生検を行うと, ほぼ100%でうっ血性の肝障害を認める.
稀だが, 肝硬変を併発する例も報告あり(Cardiac cirrhosis)
通常無症候が多く, 知らない間に肝障害が進行する.
固い, 圧痛を認める肝辺縁と浮腫を認める事が多い.
腹水は<25%で認めるが, 脾腫は通常認められない.
黄疸も少ない.
TRが強い場合は肝臓の拍動を触知できることがある.
AST, ALTは2-3ULN程度の緩徐上昇を示す.
Bilは<3mg/dL程度の軽度上昇にとどまるが, Bil値はうっ血の程度に相関.
重度のうっ血例では黄疸を来す.
ALPはほぼ正常範囲から動かない → 胆道系障害の鑑別に有用.
うっ血肝の組織所見 (Clin Liver Dis 2011;15:1-20)
肝臓はうっ血腫大し, ナツメグ肝
Zone 3の出血, 壊死 + Zone 1-2の軽度脂肪肝(黄色)を呈する.
組織では肝静脈周囲の壊死, Zone 1-2の肝細胞残存.
肝静脈周囲の障害が大きく, 線維化も同部位より生じる
>> 他の肝硬変疾患では門脈域の線維化が主であり, うっ血肝に特徴的な所見の1つ.
うっ血している部位への肝生検は危険との意見もあるが, Transjugular liver biopsyならば21/23で成功したとの報告もあり. (生検自体あまり薦められた物ではない)
心不全患者2679例の解析 (European Journal of Heart Failure (2009) 11, 170–177)
CHARM trialにおいて, 症候性の心不全患者2679例において, 肝酵素上昇の頻度, 予後を評価.
ALT上昇を認めたのは3.1%, AST上昇は4.1%のみ.
Alb低下は18.3%, ALP上昇が14.0%, t-Bil上昇 13.0%, d-Bil上昇 3.7%.
LVEF≤40%群ではBil上昇が15.8%で認める一方, LVEF>40%群では9.4%のみとBil上昇はEFに関連する.
event: 心血管死亡, 入院.
肝酵素上昇, Alb低下は心血管死亡や入院リスクに相関する.
Bil値は心血管死亡リスク因子となる(HR 1.14[1.08-1.21] / 1SD上昇)
Ischemic hepatitis, Shock liver (Clin Liver Dis 2011;15:1-20)
肝への酸素供給が低下することで生じる急性の肝細胞障害
Ischemic Hepatitisの機序.
急激な循環不全; うっ血性心不全, 肺塞栓, 心筋梗塞
慢性的な肝血流低下; 慢性心不全, 門脈圧亢進症
循環は安定しているが低酸素; OSAS, 呼吸不全
(組織の酸素需要の亢進; 敗血症, SIRS)
これら原因が複合的に関与し, Shock Liverとなる.
さらに, 慢性的にZone 3の障害, 浮腫が生じることで, 類洞の線維化を生じ, さらにO2, 栄養の取り込み能力が低下する. >> より軽微な障害でLFT異常を生じやすくなる.
Ischemic hepatitisは入院患者の0.3%で認められる
ICU患者の1-2%, CCUの3%でShock Liverを合併.
CO低下しているCCU患者では22%と高頻度で認められる.
Ischemic hepatitisの臨床的特徴: 症状は非特異的で, Labが著明な変化を示す
AST, ALT, LDHは著明高値(しばしば>20ULN)となる.
通常低血圧エピソードから1-3日目にピークをとり, 原因が解除されれば7-10日で正常値までもどる.
ALT>3000IU/Lとなる病態は, 52%がHLI, 13%が毒素, 薬剤性肝障害, 7%が急性ウイルス性肝炎.
ALT/LDH ≤ 1.5となる事が多い. ALT/LDH >1.5はウイルス性急性肝炎を示唆.(J of Clin Gastroenterol 1994;19:118-121)
Bilは15-20mg/dLと著明に上昇することもある, ピークは他の酵素にやや遅れる
(Clin Liver Dis 2002;6:947-67) (Mayo Clin Proc 2006;81:1232-6)
Hypoxic Hepatitis 142例の解析 (Medicine 2003;82:392-406)
142例中, もっとも多いのはCHFに由来するHypoxic Hepatitis
“Shock Liver”だが, 実際Shockとなっているのは55%のみ
肝臓の圧痛は約半数で認める
|
|
ALL(100%)
|
CHF(56%)
|
AHF(14%)
|
CRF(13%)
|
CIRC S(13%)
|
|
Shock
|
55%
|
41%
|
70%
|
53%
|
100%
|
|
循環不全
|
86%
|
92.5%
|
85%
|
53%
|
100%
|
|
肝圧痛
|
51%
|
52.5%
|
40%
|
58%
|
37%
|
|
CI(L/min.m2)
|
―
|
1.97[0.9-3.7]
|
1.89[1.1-5.3]
|
3.8[1.9-6.3]
|
3.6[2.2-5.3]
|
|
|
Controls
|
CHF, HH(-)
|
CHF, HH(+)
|
Hypoxemia
|
CRF, HH(+)
|
|
HBF(mL/min.m2)
|
2100[1168-3472]
|
1300[456-2762]
|
795[361-1672]
|
2050[694-4166]
|
1283[763-1785]
|
* CRF; chronic respiratory failure, CIRC S; Circulatory shock
HBF; Hepatic blood flow, HH; Hypoxic Hepatitis
CHF, AHF, CIRC Sでは肝循環不全が主な原因であるのに対し, CRF(慢性呼吸不全)では低酸素が主な原因となっている.
AST, ALT, LDHは発症~Day 1で急激に上昇し, その後低下する
AST, ALTは最大>20ULNまで上昇し得る.
各値のPeak値
|
Test
|
Peak値
|
|
AST
|
21-247ULN
|
|
ALT
|
19-87ULN
|
|
LDH
|
3.1-34ULN
|
|
Bil
|
2.2-14mg/dL
|
|
Cre
|
2-5.1mg/dL
|
|
Prothtombin activity
|
16-54%
|
急性ウイルス性肝炎, Ischemic hepatitis, Acetaminophen hepatitis症例でAST,ALT,LDHを評価 (J of Clin Gastroenterol 1994;19:118-121)
HBV 39, HAV 12, Ischemic hepatitis 20, Actaminophen 26例.
各肝障害におけるAST/LDH, ALT/LDH
|
|
急性ウイルス性肝炎
|
Ischemic
|
Acetaminphen
|
|
ALT/LDH
|
4.65[1.0-11.1]
|
0.87[0.17-2.89]
|
1.46[0.11-8.26]
|
|
AST/LDH
|
2.47[0.11-7.53]
|
0.81[0.24-1.71]
|
1.46[0.11-7.34]
|
ALT/LDH >1.5はウイルス性肝炎を感度94%, 特異度84%で示唆
AST/LDH >1.5はウイルス性肝炎を感度75%, 特異度76%で示唆
ULNで表現すると,
|
|
急性ウイルス性肝炎
|
Ischemic
|
Acetaminphen
|
|
ALT/LDH (ULN)
|
34.9
|
6.1
|
11
|
Congestive hepatopathyとIschemic hepatitisの比較
(World J Hepatol 2014 January 27; 6(1): 41-54)