敗血症性ショック症例の後ろ向き解析では, 早期のNA使用はショックの早期改善効果が得られる報告がある
そこで単一施設における前向きのPhase II trialが検討された
CENSER trial: タイにおける単一施設のDB-RCT;
低血圧+敗血症症例 310例を対象とし, 早期NA投与群と通常の敗血症治療群に割り付け, 6時間後のショック改善効果を比較
・患者は敗血症を満たし(SSCG 2012), MAP<65mmHgで定義される低血圧を満たす成人症例.
・割り付け前1時間以上敗血症性ショックとなっている患者, 急性脳血管イベント, ACS, 急性肺水腫, 喘息重積発作, 不整脈, 活動性の消化管出血, 妊娠, 痙攣, 過量服薬, 熱傷, 外傷, 緊急手術症例, 進行癌患者, DNARは除外.
これら患者群を早期NA投与群と通常の敗血症治療群に割り付け
・早期NA治療群はBlindされたNA製剤を補液負荷に平行して開始.
通常の治療群はPlaceboを補液負荷に平行して開始する.
・NAは4mg/250mL(16µg/mL)を用いて, 末梢ラインもしくはCVラインより0.05µg/kg/分で投与(3mg/50mLメニューでは, 50kgの患者で2.5mL/hとなる計算)
・他敗血症の管理はSSCG 2012に準じて行った.
・早期NA投与群では1時間弱でNAが開始. 通常治療群では2-3時間後に開始されている
アウトカム
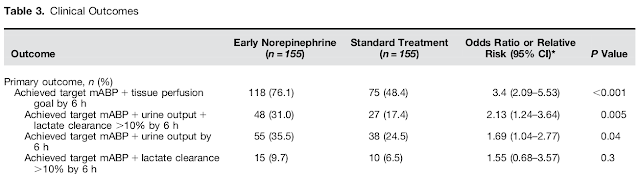
・6h後のMAP, 尿量の上昇, Lacの低下は有意に早期NA投与群で良好となる.
・状態は早期に安定しやすいが, 呼吸器管理期間や腎代替療法期間, 死亡リスクは有意差なし.
合併症頻度
・心原性肺水腫, 新規不整脈リスクは早期NA群で少ない
------------------------------------
敗血症+低血圧では補液負荷を行いながら, NAを少量で開始するとより早期に状態が安定化する可能性がある.
死亡リスクやICU滞在期間などは有意差はないが, 肺水腫や不整脈リスクは低下する可能性が期待できる.
Phase IIであり、今後さらなる大規模多施設研究が望まれる.
自分が学生時代では, 敗血症性ショックで補液負荷が足らず, すぐにDOAの時代
研修医くらいに補液負荷の重要性が強調され, まず補液、それでダメならカテコラミン.
そして次の世代は 少量NAを併用しつつ、十分な補液という時代になるのでしょうか.